J’ai récemment suivi de nouvelles formations dans le cadre de mon rôle professionnel de spécialiste de l’information médicale, et dans l’une d’elles, j’ai eu la chance d’être clarifiée sur un aspect actuel et important lié au COVID-19:
Sur les différences entre la pneumopathie survenant avec l’immunothérapie et celle du COVID-19
Les informations qui nous ont été fournies concernent ce qui était connu à ce moment-là et ne sont peut-être pas les plus à jour au moment où vous lisez peut-être ce message, veuillez donc garder cela à l’esprit avant de supposer que les détails partagés avec vous sont toujours d’actualité.
Pourquoi est-il important de comprendre de telles différences?
Parce que comme pour tout patient chronique et en raison de l’impact sur le système immunitaire des patients cancéreux (en particulier ceux atteints de cancer du poumon), leur risque de développer des complications pulmonaires est beaucoup plus élevé que pour les patients réguliers. De plus, la COVID-19 a également le potentiel de déclencher une pneumopathie, et un diagnostic clair doit donc être effectué pour différencier.
Quels sont les symptômes de la pneumopathie dans ces groupes?
Les symptômes typiques rapportés par des cohortes de Chine et d’Europe se réfèrent à la dyspnée (respiration difficile), à la douleur et à d’autres symptômes tels que cutanés, gastro-intestinaux ou endocriniens (liés à la libération hormonale); mais c’est la toux, le profil de la douleur et la pyrexie (augmentation de la température corporelle au-dessus de ce que l’on croit être la normale attendue) qui voit une incidence accrue chez les patients COVID-19 (par rapport à l’autre groupe).
Le moment et l’apparition des symptômes sont un aspect très important à retenir!
Même si les temps ne doivent pas être considérés comme des indicateurs absolus pour aucun des groupes, les patients cancéreux révèlent des pics avec le grade de toxicité le plus élevé (à savoir la colite et la pneumonite) à environ 6 et 12 semaines, respectivement), alors que pour les patients COVID-19, les temps d’incubation sont en moyenne de 4 jours.
Quelles autres différences les cliniciens ont-ils observées?
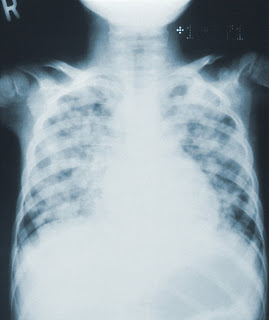
Dans les pneumopathies immunitaires, l’aspect radiologique est de l’ombrage du verre broyé périphérique qui tend à affecter spécifiquement le lobe inférieur; et est presque universellement bilatéral. Ce scénario évolue au fur et à mesure que la maladie évolue vers une maladie plus grave. Comme il n’y a pas de test spécifique à examiner pour une pneumopathie liée au système immunitaire, il pourrait être pertinent d’associer à toutes les différences signalées quelques autres tests pertinents, tels que le nombre de lymphocytes qui devrait être normal ou supérieur aux valeurs normales dans une pneumopathie liée au système immunitaire; également la présence de valeurs plus élevées que normalement attendues de la protéine C-réactive (CRP) (une protéine produite par le foie en réponse à l’inflammation), et même des valeurs plus élevées que la normale des taux de sédimentation pour les érythrocytes (généralement ces globules rouges sédimentent assez lentement chez un sujet normal, mais pour un corps luttant contre l’inflammation la vitesse de sédimentation serait plus rapide que prévu). Enfin, les patients cancéreux subissant une pneumopathie présenteraient un lavage bronchiolaire présentant une proéminence des éosinophiles et des lymphocytes.
En ce qui concerne la pneumopathie chez les patients COVID-19 la première ligne de test serait immédiatement la reconnaissance génétique / anticorps de la présence du virus, au moyen de la PCR, après un test nasopharyngé. Mais au mieux, cela reconnaît le virus jusqu’à une sensibilité de 70 à 80%. En cas de test négatif, un faux négatif ne peut être exclu, de sorte que des tests ultérieurs sont ensuite appliqués afin d’affirmer positivement la présence du virus chez les patients souffrant de pneumopathie, à savoir une batterie de tests appelés tests de la fonction hépatique:
– le test LDH cela est généralement utilisé pour déterminer de manière plus précise où un certain dommage est localisé par un organe et la gravité de la progression de la maladie,
– le test de la créatinine kinase à déterminer si la pathologie est de nature cardiaque ou musculaire squelettique (celle en association avec le test de troponine permet de mieux comprendre si des lésions du tissu cardiaque ont eu lieu);
– en vérifiant également les marqueurs inflammatoires susmentionnés décrit dans le paragraphe ci-dessous (surtout si l’on considère que les cliniciens reconnaissent des valeurs typiques autour de 100-150 mg / L,
– un test D-dimère pour vérifier l’apparition de caillots sanguins (où ils ont remarqué que chez les patients gravement malades, cet indicateur est assez élevé – même si ce n’est pas spécifique de la maladie thromboembolique, mais peut indiquer une inflammation sévère);
Mais assurez-vous que la variété des tests disponibles pour le diagnostic est grande et je ne peux pas les discuter immédiatement en détail par la présente. Cependant, j’aimerais ajouter au pool d’examens un autre que les cliniciens ont mentionné, le test Bêta-D-glucane cela les aide à exclure (ou pas!) infection à pneumocyste avec accumulation de liquide dans le poumon des patients.
En résumé
Des différences et des similitudes existent entre les pneumopathies dans ces deux populations de patients, mais les cliniciens disposent de nombreuses options biochimiques pour examiner le profil d’une pneumopathie liée au système immunitaire par rapport à celui d’une pneumopathie causée par le nouveau virus corona.